Zespół metaboliczny to inaczej tzw. zespół X. Statystyki donoszą, że choruje na niego, aż co piąta osoba w Polsce. Należy dodać, że największe jej występowanie zaobserwowano w krajach wysoko rozwiniętych.
A narażone są te osoby, które nie przestrzegają zdrowej diety i mają ograniczoną aktywność fizyczną. Bowiem to najbardziej przyczynia się do powstawania otyłości i innych powiązanych z tym negatywnymi czynnikami. Ale oprócz tego wpływ mogą mieć również czynniki genetyczne.
Chociaż pierwsze wzmianki zostały odnotowane w XVII wieku, to jest to choroba XXI wieku, a co gorsze osób chorujących wciąż przybywa. W najprostszy sposób można by to określić, że ta choroba jest to kilka występujących zaburzeń metabolicznych sprzyjających wystąpieniu różnych chorób naczyniowo-sercowych.
Aby można było mówić o zespole metabolicznym musi wystąpić kilka czynników, które oczywiście odbiegają od normy i mają zły wpływ na nasz organizm.
W celu jego wykrycia przeprowadza się następujące badania:
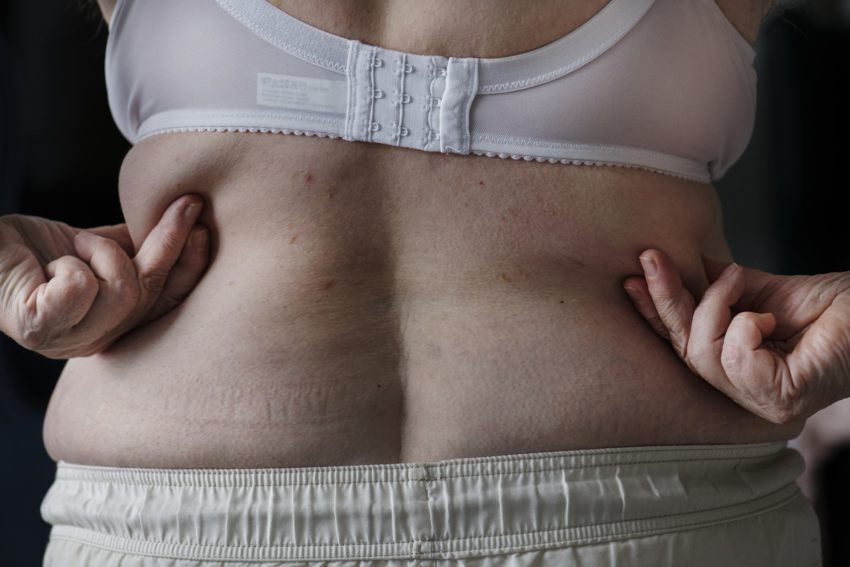
- pierwszym najważniejszym elementem do zbadania jest otyłość. Jednak chodzi tu o tę konkretną, a mianowicie otyłość brzuszną
- poziom dobrego cholesterolu we krwi
- poziom tri glicerydów we krwi
- poziom glukozy we krwi badany na czczo
- wysokość ciśnienia tętniczego
Jeżeli oprócz stwierdzonej otyłości brzusznej od normy będą odbiegać dwa inne czynniki, które zostały wymienione powyżej to wtedy należy mówić o zespole X.
Nierozpoznana choroba może nieść za sobą bardzo przykre konsekwencje tj. zawał serca. Natomiast prawidłowe rozpoznanie pozwala na zapobieganie wielu chorobom, których występowaniu przyczynia się zespół metaboliczny.
Przy prawidłowym rozpoznaniu choroby konieczne jest zastosowanie odpowiednich leków ale i zdrowego trybu życia, nie pomijając oczywiście wprowadzenia odpowiednio dopasowanej diety. Pomaga to nie tylko podczas leczenia ale i wpływa pozytywnie na samopoczucie i organizm pacjenta.
Celem diety jest przede wszystkim spadek masy, ograniczenie pewnych produktów np. tych podnoszących poziom złego cholesterolu czy obniżenie spożywanego cukru.